|
回収率97%という極めて高い関心の中で明らかになったのは、深刻な相談現場の実態と、専門的な「拠点病院」整備への切実なニーズがあることがわかりました。 |
|
|
|
|
|
|
調査開始時の2025年7月時点では、摂食障害支援拠点病院は全国8都県に設置されていますが、コロナ禍以降、患者数の増加および低年齢化が顕著となり、欧米の動向と同様に、症状の遷延化や高齢化も新たな課題となっております。依然として、地域により有益な情報や治療・支援へのアクセスには格差が見受けられる状況です。
このような現状を踏まえ、一般社団法人日本摂食症(旧:障害)協会(理事長:鈴木眞理)は、日本財団の助成を受け、地域の精神保健・福祉の司令塔機能を担う精神保健福祉センター(全国69カ所)を対象とした「摂食症相談の実態調査」を実施いたしました。回収率97%という極めて高い関心の中で明らかになったのは、深刻な相談現場の実態と、専門的な「拠点病院」整備への切実なニーズがあることがわかりました。 |
|
|
|
■ 調査結果のポイント:支援現場が直面する「3つの壁」 |
|
|
|
今回の調査により、地域における相談支援の現状が浮き彫りになりました。 |
|
|
|
|
|
|
|
|
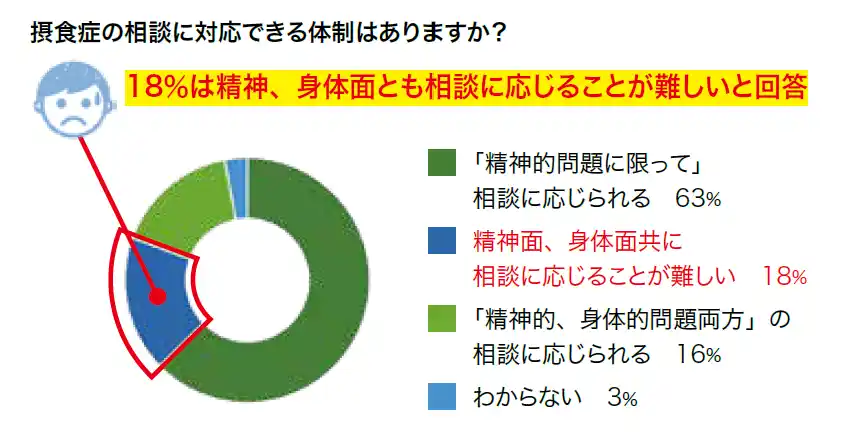
Q.摂食症の相談に対応できる体制はありますか? |
|
|
「対応の壁」:身体・精神の両面支援が困難
相談に対応しているセンターのうち、身体面と精神面の両方に対応できる施設はわずか18%。16%の施設は「両面とも対応が難しい」と回答しています。 |
|
|
|
|
|
|
|
|
|
|
|
|
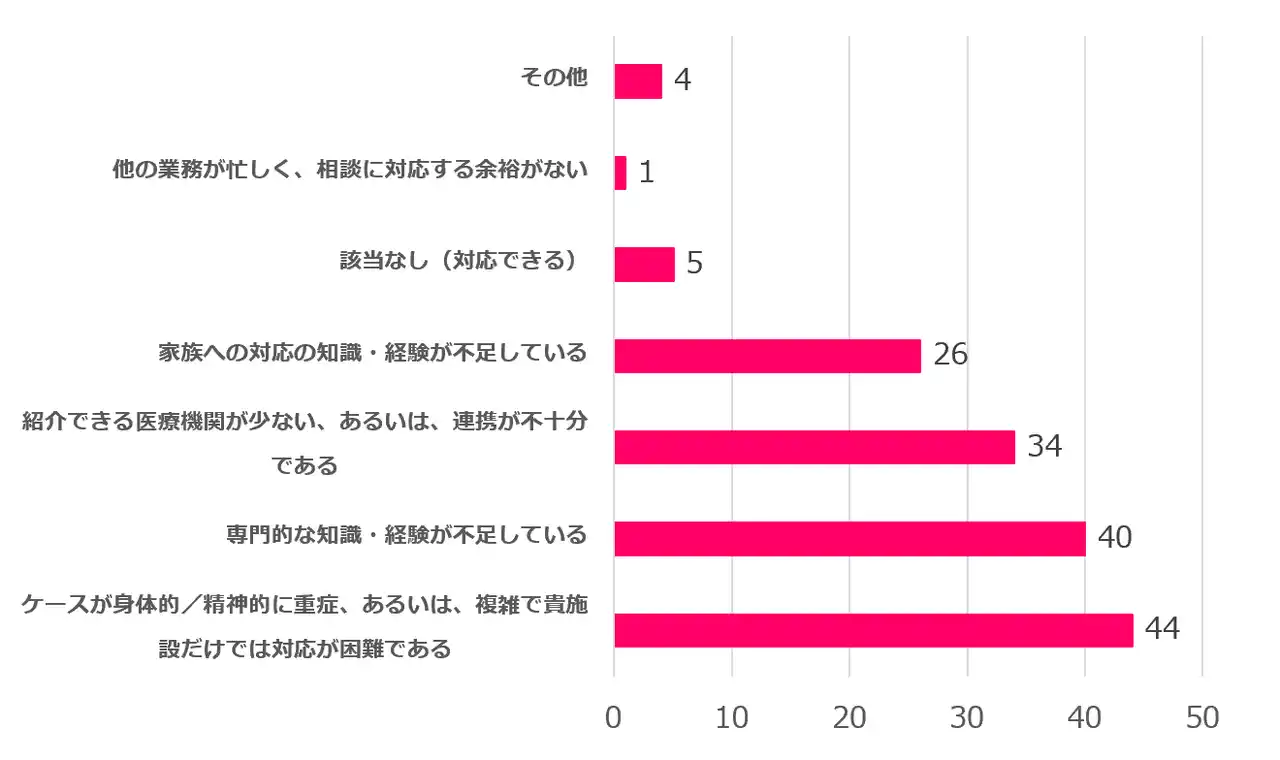
Q.対応が難しいと感じる理由を教えてください |
|
|
「知識・連携の壁」:深刻なリソース不足
対応が困難な理由として、「ケースの重症化・複雑化」「専門知識の不足」「紹介先となる医療機関の不在」が上位を占め、現場の孤立が鮮明となりました。 |
|
|
|
|
|
|
|
|
|
|
|
|
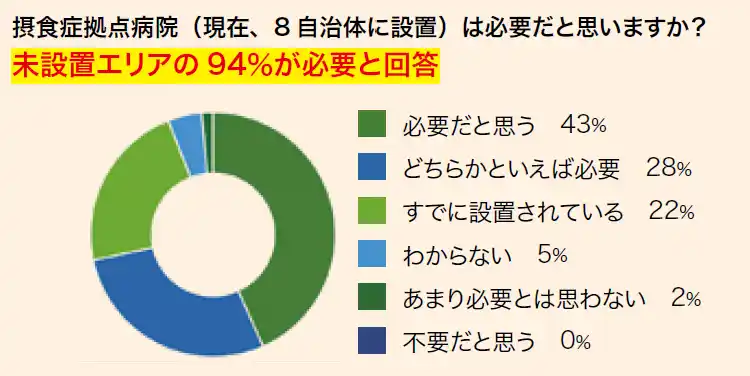
Q.摂食症拠点病院(現在、8 自治体に設置)は必要だと思いますか? |
|
|
|
「ニーズの壁」:拠点病院への高い期待 |
|
今後の支援ニーズとして、「摂食症外来や拠点病院の整備」が圧倒的で、次いで情報提供、医療機関との連携体制が続き、家族支援プログラムや研修会のニーズもありました。 |
|
|
|
|
|
|
|
本調査の結果は詳細なレポートとしてまとめ、準備ができ次第、2026年4月以降に協会ホームページ(https://www.jafed.jp/)に掲載いたします。 |
|
|
 |
|
|
|
■ 報告会レポート:全国の専門家が議論した「地域支援の未来」 |
|
|
|
本調査の公表および今後の支援の在り方を検討するため、2026年2月22日(日)ハイブリッド開催にて報告会を開催し、約90名が参加しました。報告会では、全国精神保健福祉センター、拠点病院関係者を招き、それぞれの立場から現状共有と今後の方向性について議論を行いました。 |
|
|
|
|
|
|

|
|
|
|
総合討論 左から古郡先生、河合先生、井野先生、鈴木先生 |
|
|

|
|
|
|
報告会当日の会場の様子 |
|
|
|
|
|
|
|
【行政・公的機関の視点】 |
平賀 正司 氏(全国精神保健福祉センター長会 副会長)
精神保健福祉センターが担う地域の中核機能と、法改正に伴う包括的な支援体制構築の重要性について言及しました。 |
|
|
井野 敬子 氏(摂食障害全国支援センター センター長)
全国で均てん化(医療水準の全国的な底上げ)された医療体制の構築に向け、拠点病院の整備状況や情報ポータルの活用について報告しました。 |
|
|
林 美彩 氏(日本財団 公益事業部)
SNS等で情報が氾濫する中、適切な医療へアクセスできない現状を課題視。「本調査が悩む方々の背中を押す契機に」と期待を寄せました。 |
|
|
|
【拠点病院の最前線から】 |
古郡 規雄 教授(栃木県拠点病院:獨協医科大学 精神神経科)
2024年4月に拠点病院に選定。全国で唯一「小児科」が拠点病院の枠組みに参加。低年齢化する患者への早期対応と、後は相談窓口の本格稼働や多職種チームによる支援体制を紹介しました。 |
|
|
|
河合 啓介 副院長・心療内科診療科長(千葉県拠点病院:国立国府台医療センター) |
|
「受診先が見つからない」を解消する医療連携の重要性を強調。相談者の多くが治療中断者である実態を明かし、若年層に届くSNS(LINE等)活用の必要性、強化を提言しました。 |
|
|
|
|
|
■ 今後の展望 |
|
|
|
当協会理事長 鈴木眞理は、調査結果を受け「診療可能な施設がない、あるいは、医療機関と連携が不十分な地域が多く、支援の地域格差が明らかになった。支援拠点病院の存在は治療可能な施設数の増加と医療レベルの向上や、精神保健支援センターが行っている機能をバックアップ、レベルアップできるだろう。」と総括しました。 |
|
|
|
本調査の結果は詳細なレポートとしてまとめ、厚生労働省をはじめとする関連省庁へ報告を行い、住む地域に関わらず適切な支援が受けられる社会の実現に向け、具体的な提言を進めてまいります。 |
|
|
|
|
|
【調査概要】
|
|
調査対象:全国の精神保健福祉センター(69ヵ所) |
|
調査内容:摂食障害に関する相談状況および支援体制 |
|
調査主体:一般社団法人日本摂食障害協会 |
|
協力:日本財団、全国精神保健福祉センター長会 |
|
調査方法:WEBアンケート |
|
調査期間:2025年7月14日~11月30日 |
|
設問数:基本情報+10問(自由記述含む) |
|
回答率:67/69施設 97% |
|
|
|
|
|
|
|
|
 |
|
|
|
■協会名称変更について |
|
|
|
「障害」という言葉は、「回復しない状態」や「固定したハンディキャップ」といった印象を与えやすいと指摘されてきました。また、この言葉の影響により、「治らない病気だと思われてしまう」「自分がそのような病気だと認めたくない」といった理由から、受診をためらう当事者がいるという声も寄せられていました。摂食障害は、適切な治療や支援によって回復が期待できる病気ですが、「障害」という表現では回復の可能性が十分に伝わりにくいとの考えから、偏見(スティグマ)の軽減や、早期受診の促進といった目的のため、「摂食症」という名称へ変更されました。 |
|
|
日本摂食障症学会(旧:日本摂食障害学会)が2025年10月18日に学会名称を変更したことに伴い、当協会も「一般社団法人
日本摂食症協会」(旧:日本摂食障害協会)に名称を変更して、引き続き活動してまいります。対外的なホームページ等の表記につきましては、順次更新を進めてまいります。今後とも、ご支援、ご協力を賜りますようお願い申し上げます。
■摂食症について
摂食症とは心理的な原因で食の異常をきたす疾患で、異常にやせている拒食症(神経性やせ症)と過食発作を繰り返す過食症があります。患者の95%が女性で、性差が大きい疾患です。
一方、過食症の有病率は拒食症(神経性やせ症)の5~10倍と報告されており、今や摂食症はありふれた病気です。特に、拒食症(神経性やせ症)の死亡率は6~11%で、精神科疾患の中でも、若年者の疾患としても異常に高いと言えます。成長期に発症すると身長が伸びず、初潮が遅れます。無月経と不妊症、骨粗鬆症、歯の喪失は後遺症になります。過食症はうつ病などの精神科的合併症を伴いやすく、両者とも適切な治療が行われないと慢性化しやすく、就労できないまま、医療福祉費の高騰を招きます。
学校のクラブ活動やスポーツ選手などでは、さらに高率に極端なダイエットや過食嘔吐が見られ、低栄養からくる骨粗鬆症と無月経は女性特有のスポーツ障害といわれています。また、昨今のコロナ禍においては、小学校、中学年から発症が見られ、低年齢化傾向があり問題となっています。 |
|
|
|
【団体概要】 |
|
名称: 一般社団法人日本摂食症協会 |
|
理事長: 鈴木 眞理 |
|
所在地: 東京都千代田区紀尾井町3-33 |
|
公式HP: https://www.jafed.jp/
|
|
|
■日本摂食症協会(JAED)について
当協会は、摂食症の治療と予防の増進に寄与することを目的とし、摂食症患者及び患者ご家族の支援、摂食症の啓発活動・予防活動、摂食症に関する調査研究・発表などの活動を行っている団体です。理事8名を中心に、特別顧問4名、参与44名、フェロー13名で作られた組織で、摂食症の治療に長年携わってきた心療内科、内科、精神科医、小児科、婦人科、臨床心理士、管理栄養士など専門家からなり、全国的に活動をしています。 |
|
|







